Fagstyret mener
Økt hverdagsberedskap i våre blodbanker

Beredskapen i norske blodbanker er i endring i takt med at verden er i endring. Uro og krig har gitt et nødvendig økt fokus på beredskap også i Norge. Men uten nok bioingeniører er det vanskelig å levere i tråd med planene.
I 2022 besluttet det nasjonale møtet for administrerende direktører i de fire regionale helseforetakene å opprette Norsk koordineringssenter for blodberedskap (Nokblod). Det ble gjort for å sikre Norge tilstrekkelig tilgang på blod og blodprodukter, i alt fra hverdagsberedskap til krig.
Det har vært utrolig spennende å følge utviklingen til Nokblod, fra de første diskusjonene om Norges manglende koordinerende evne til blodberedskap, til at Nokblod ble opprettet, og til å arbeide i det kreative og faglig utfordrende miljøet vi har skapt sammen.
Nokblod består i dag av fire regionale kontaktpersoner og ni ansatte lokalisert på Haukeland universitetssjukehus. I tillegg er observatører fra flere forsvarsgrener og beredskapsledelsen i Helse Vest tilknyttet Nokblod.
Hva ville du gjort dersom IT-systemet ditt ble satt ut av spill i flere uker eller måneder?
To store prosjekter vi arbeider med er Prosjekt tørket blodplasma og Nordic Blood Preparedness Project, som begge er ment å øke blodberedskap. Det første er utviklingen av en produksjonslinje for tørking av ferskfrosset plasma i blodbanker. Det andre er et felles nordisk prosjekt - prehospital blodtransfusjon i Norge, Sverige og Finland.
Prioritering av blodberedskap
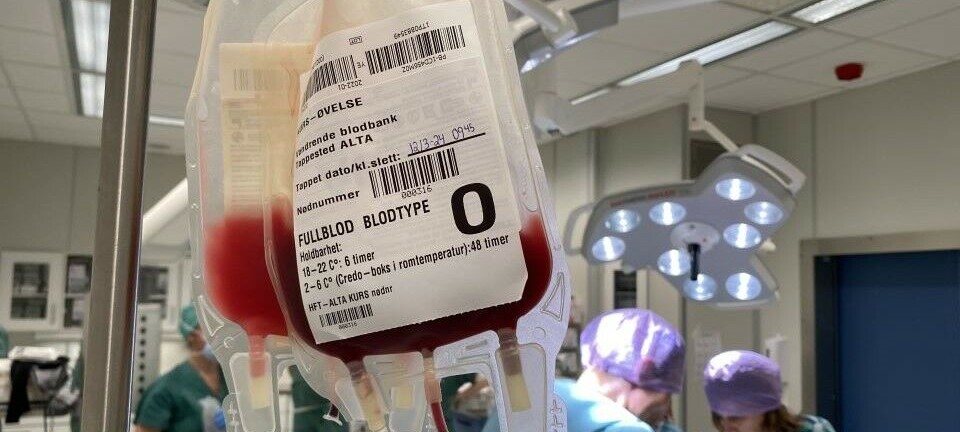
Ved å prioritere blodberedskap, har helseforetakene sørget for at hverdagsberedskapen har endret seg betraktelig de siste årene. De norske blodbankene har alltid hatt fokus på beredskap, nettopp fordi de blir påvirket og skal kunne agere på alle situasjoner som krever blod – om det er hverdag eller kriser.
Kravene blodbankene jobber etter har vært utdatert lenge. I august 2027 blir Blodforskriften1 og Veilederen2 erstattet av EU-forordningen for blod, celler og vev og retningslinjer fra EDQM3. Dette, i tillegg til krav i regionale helseberedskapsplaner og regionale blodberedskapsplaner, fører til at blodbankene må sette av personellressurser til å bygge opp blodberedskapen, for å tilfredsstille nye krav til beredskapsplaner, tilstrekkelig antall blodgivere og kritisk utstyr.
De fleste blodbanker har nå økt lageret av kritisk utstyr til seks måneders forbruk. Nokblod har laget en norsk, forenklet, versjon av Blood Supply Contingency and Emergency Plan (B-SCEP). I tillegg har vi utformet maler for de følgende risikoscenariene:
- Forsyningssvikt av kritisk forbruksmateriell
- Epidemi/pandemi
- Terror, krise og krig
- Strømsvikt
- IT-svikt
Jeg vil utfordre andre laboratoriemiljøer til å lage tilsvarende beredskapsplaner – hva ville du gjort dersom IT-systemet ditt ble satt ut av spill i flere uker, eller måneder?
Planene forutsetter nok utstyr, blodgivere og personell
Blodberedskap forutsetter planer for å sikre tilgang til nødvendig utstyr, personell og blodgivere. Dette medfører et ansvar for de norske blodbankene om å ha nok blodgivere, i tillegg til planer for hvordan de kan masseverve blodgivere i en krisesituasjon. De fleste blodbanker i Norge har nok blodgivere til en normalsituasjon.
Jeg tror utfordringen blir å ha nok blodgivere til en situasjon med økt behov over tid, enten som følge av en ny pandemi, kriser eller krig.
Å forberede seg til dette krever personellressurser, og vi oppdaget at dette er et utbredt problem i norske blodbanker, da vi sendte ut en spørreundersøkelse om rekruttering av nye blodgivere i 2023. Det kom frem at blodbankene mangler personell til å gjennomføre den tidkrevende prosessen med å inkludere nye blodgivere.
Vår erfaring er at flere og flere blodbanker har utfordringer med å rekruttere nok bioingeniører. Når ikke regjeringen legger til rette for et økt utdanningstilbud for bioingeniører, når arbeidspresset og mangelen på bioingeniører øker, vil det kunne sette beredskapen i fare. Det gir også et press på å lære opp annet personell til bioingeniøroppgaver, noe som vil kunne redusere både kvalitet og pasientsikkerhet.
Heldigvis har vi gode erfaringer med at blodgivere møter til tapping når krisen virkelig oppstår. Det opplevde vi på et nasjonalt nivå etter terrorhandlingen i 2011, under pandemien - og det opplever stadig blodbanker når kriser oppstår i lokalmiljøene.
Referanser
1 Forskrift for tapping, testing, prosessering, oppbevaring, distribusjon og utlevering av humant blod og blodkomponenter og behandling av helseopplysninger i blodgiverregistre
2 Veileder for transfusjonstjenesten i Norge, utgave 7.3 2017
3 Preparation, use and quality assurance of blood components utgitt av European Directorate for the Quality of Medicines & HealthCare